Cand e cazul sa incepem sa reducem colesterolul
Colesteroul constituie o componenta indispensabila organismului, rezultand prin reactii metabolice la nivelul ficatului unde se creeaza zilnic circa 700-1000 mg, cu rol în producerea bilei din ficat, necesara în digerarea grasimilor din stomac si intestine. De asemenea este produs de catre glandele suprarenale, fiind implicat în producerea diferitilor hormoni, reglarea nivelului optim de glucide, în reactiile de stres, în reglarea plafonului apei si a sarurilor din corp. La nivel celular, colesterolul este utilizat în formarea membranelor care separa componentele structurale. De aici rezulta ca, în limite cantitativ normale, colesterolul este absolut necesar organismului.
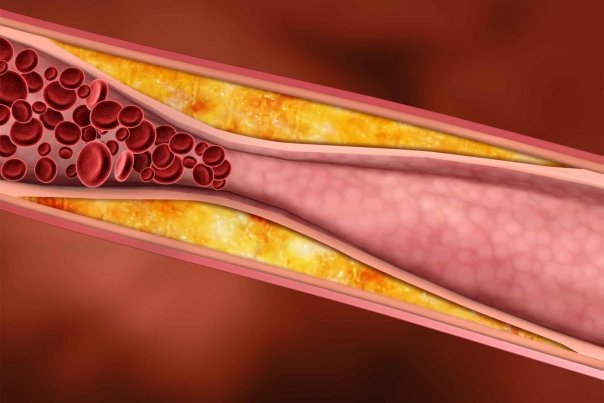
Foarte adesea, însa, plafonul colesterolului din sange creste semnificativ, devenind un important factor de risc în evolutia sclerozarii vaselor sanguine si o cauza principala a deceselor provocate de bolile cardiovasculare, hipertensiune arteriala, ateroscleroza, accidente cerebrale sau coronariene. Saltul peste barierele optime ale colesterolului este declansat, în principal, de o alimentatie gresita, cu exces de grasimi animale care se depun pe peretii interiori ai arterelor unde formeaza placi compacte de aterom. Depasirea nivelului optim al colesterolului din sange nu se manifesta prin dureri sau alte stari de disconfort.
Primele simptome ale hipercolesterolemiei apar destul de tarziu cand s-au declansat, deja, reactiile de ateroscleroza, hipertensiune, accidente vasculare sau infarct de miocard. Analizele chimice ale colesterolului total din sange pun în evidenta prezenta, în exces, a unor grasimi circulante, formate din lipoproteide plasmatice, insolubile în apa si în sange. O mare parte a acestor lipoproteide provine dintr-o alimentatie gresita care încarca organismul cu un plus de 500-700 mg colesterol, ceea ce duce la depasirea plafonului optim din sange.
Prin ultracentrifugare si avand la baza mobilitatile electroforetice se efectueaza separarea componentelor lipoproteidelor din structura colesterolului total : - LDL – lipoproteide cu densitate redusa care au efecte daunatoare asupra sanatatii; - HDL – lipoproteide cu densitate mare sintetizate, în principal, în ficat, exercitand o actiune de protejare contra aterosclerozei. Diferenta dintre cele doua componente consta din natura substratului lipoproteic care asigura ritmul de vehiculare a colesterolului prin vasele sanguine.
Valoarea optima a HDL (bun) este, în medie, 40 mg/dl la barbati si 45 mg/dl la femei în timp ce LDL (rau) trebuie sa fie de cel mult 4 ori mai mare decat HDL. La bolnavii hipertensivi, cu diabet si fumatori, acest raport trebuie sa fie mai mic pentru a evita aparitia unor factori de risc. Cu cat creste valoarea HDL cu atat scade probabilitatea aparitiei aterosclerozei. Sunt însa pacienti care pot avea numai 20 mg/dl HDL dar cu 170 mg/dl LDL ceea ce ridica raportul la 8,5, extrem de nefavorabil pentru declansarea bolilor cardiovasculare, chiar daca însumarea celor doua forme nu depaseste limitele totale normale (aprox. 200 mg /dl).
Cresterea nivelului de colesterol este datorata încarcarii sangelui cu grasimi pe care le preia din ficat, din intestin sau din alte depozite grase ale corpului. Aceste grasimi din sange pot sa apara si în urma unor tulburari metabolice provocate de diabetul zaharat, de insuficienta renala cronica, de hipotiroidism, afectiuni hepatice, obezitate, consum exagerat de tutun, alcool sau de medicamente chimice. S-a constatat ca forma LDL (rau) se ataseaza pe peretii interiori ai arterelor, se unesc în forma de „placute de aterom” si micsoreaza diametrul vaselor sanguine. Treptat, vasele se sclerozeaza, îsi pierd elasticitatea, devin friabile si se obtureaza, partial sau total, ducand la ateroscleroza, aparuta în diferite parti ale organismului. În unele cazuri se ajunge la rupturi de vase si formarea de cheaguri care astupa vasul. Consecintele acestei afectiuni din zona inimii pot fi: cardiopatia ischemica, angina pectorala si infarctul miocardic. La membrele inferioare se manifesta prin dureri acute în pulpe (mai ales la mers) si înnegrirea degetelor de la picioare.
Procesul de sclerozare începe cu arterele mici ale inimii, creierului si ale picioarelor care se înfunda mult mai usor provocand dureri acute. Treptat, se îngusteaza si vasele mari. Acestea au suprafata interna aspra si pot retine cheagurile de sange care împreuna cu moleculele de colesterol duc la tromboze. La o hipertensiune crescuta brusc, cheagurile se desprind de pe suprafata vaselor, intra în circuitul sanguin si pot provoca o embolie, cu accidente cerebrale si vasculare grave, adesea iremediabile. Din fericire, nu orice colesterol ridicat duce la ateroscleroza. Unele persoane beneficiaza de un factor de aparare împotriva procesului sclerotic. La aceste persoane este necesar un tratament mai putin sever. Atentia trebuie sa fie marita atunci cand mai multi membri ai familiei au suferit de ateroscleroza, care se transmite ca un factor ereditar.
Nivelul ridicat de colesterol se gaseste, mai frecvent, la persoanele supraponderale, dar poate sa apara si la persoane slabe, cu grave disfunctii metabolice, conditionate genetic sau la cele cu o alimentatie gresita. Colesterolul din sange este însotit adesea de trigliceride care sunt combinatii de grasimi si proteine ce transporta moleculele de colesterol si de alte grasimi prin vasele sanguine. Trigliceridele sunt rezultate ale metabolismului intern sau sunt introduse în organism prin grasimile continute în hrana. Acestea sunt disociate, la nivelul intestinului, în acizi grasi si glicerina, vehiculate tot prin circuitul sanguin.
Nivelul trigliceridelor nu va depasi plafonul normal de 200 mg/dl, iar la bolnavii de ateroscleroza si diabet zaharat trebuie sa fie sub 150 mg/dl. tinand seama de complexitatea reactiilor biochimice, tratamentul hipercolesterolemiei trebuie sa fie facut cu mare atentie pentru a evita eventualele efecte secundare grave.
Tratamentele fitoterapeutice: Se face cu o serie de plante medicinale care au dovedit o mare eficacitate: - anghinare (frunze uscate) din care se prepara o infuzie care se bea ½ dimineata, pe stomacul gol iar restul cu 30 minute înainte de mese, dupa care urmeaza repaus la pat, culcat pe partea dreapta; - mesteacan (frunze uscate) pentru infuzie concentrata (2 linguri la 250 ml apa) la care se adauga un varf de cutit de bicarbonat de sodiu; - papadie (frunze) pentru infuzie din care se beau 2-3 cani pe zi într-o cura de 2-3 saptamani; - patlagina (frunze) pentru infuzie din care se bea cate o lingura la 2 ore.
© Copyright Stiri din Sanatate


